Blog
Εργασία της Χειρουργού Οδοντιάτρου, Πετρούλας Μπόσνα
Μελέτη της Χειρουργού Οδοντιάτρου Π.Μπόσνας
Αναζητώντας στη σύγχρονη βιβλιογραφία άρθρα που να αποδεικνύουν κάποια σχέση μεταξύ γενικών νοσημάτων και περιοπροσθετικού ασθενή, βρίσκεται κανείς αντιμέτωπος με ένα βιβλιογραφικό κενό. Οι μελέτες που βασίζονται σε πληθυσμούς (population-based studies) δε διαθέτουν ικανό αριθμό ατόμων με σπάνια ή ασυνήθη συστηματικά νοσήματα ώστε να εξάγονται συμπεράσματα για τη σχέση τους με την περιοδοντική νόσο και τον περιοπροσθετικό ασθενή. Case- control μελέτες ή αναφορές περιπτώσεων (case reports) οδηγούν μόνο σε υποθέσεις σχετικά με τις συσχετίσεις αυτών των καταστάσεων με τον περιοπροσθετικό ασθενή.
Στόχος αυτής της βιβλιογραφικής ανασκόπησης είναι η διατύπωση και διερεύνηση αυτών των υποθέσεων, τεκμηριωμένων μέσα από όσο το δυνατόν πιο άρτια επιστημονικά άρθρα.
Μπορεί κανείς να διακρίνει τέσσερις άξονες πιθανής συσχέτισης των γενικών νοσημάτων και του περιοπροσθετικού ασθενή που θα διερευνηθούν στην υπάρχουσα βιβλιογραφία:
- Κάποιες νόσοι μπορεί να επιδεινώσουν την περιοδοντική κατάσταση και να επιβαρύνουν την πρόγνωση των δοντιών του περιοπροσθετικού ασθενή (π.χ. διαβήτης και οστεοπόρωση).
- Πολλές παθήσεις και σύνδρομα εκδηλώνονται με περιοδοντικές βλάβες, οστική απώλεια, κινητικότητα και απώλεια δοντιών που κάνει απαραίτητη την προσθετική αποκατάστασή τους ( π.χ. σακχαρώδης διαβήτης, σύνδρομο Papillon- Lefevre, αναιμίες).
- Τα άτομα με γενικά νοσήματα απαιτούν ιδιαίτερη προσοχή και μεταχείριση κατά την αναισθησία, την παρασκευή των δοντιών, την περιοδοντική θεραπεία- συντηρητική και χειρουργική- και τη διάρκεια κάθε συνεδρίας. Επιπλέον, έχουν κάποιες ιδιαιτερότητες που μπορεί να μεταβάλλει το σχέδιο θεραπείας (π.χ. καρκίνος και θεραπεία πριν την ακτινοβόληση του ασθενούς).
- Η περιοδοντική και προσθετική θεραπεία βελτιώνουν την κατάσταση σε κάποιους ασθενείς με γενικά νοσήματα (π.χ. ομαλός λειχήνας, σκληροδερμία, διαβήτης)
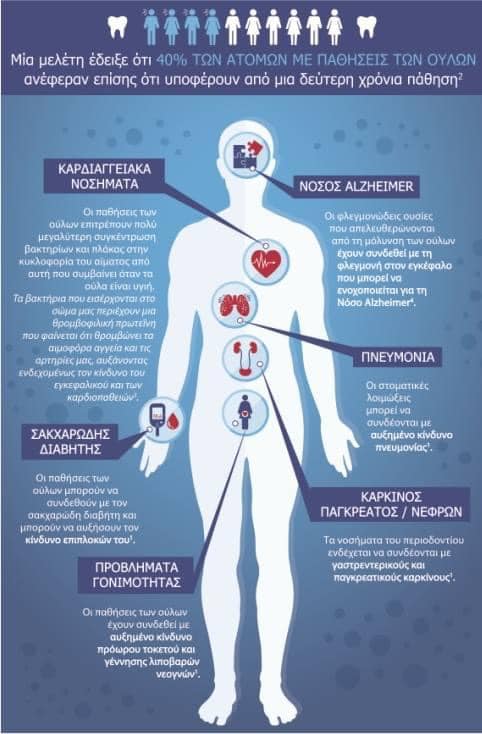
Γενικά τα συστηματικά νοσήματα μπορεί να απειλούν τη ζωή του ασθενούς (ενδοκαρδίτιδα), να επιδρούν στα οστά (οστική απώλεια), να επηρεάζουν τη στοματική υγιεινή (λόγω ανικανότητας ή άλλες προτεραιοτήτων) και να προκαλούν υπερπλασίες λόγω τον φαρμάκων που χορηγούνται για την αντιμετώπισή τους.
1. Βιβλιογραφικά υπάρχουν αναφορές για αρκετά νοσήματα που μπορεί να επιδεινώσουν την περιοδοντική κατάσταση και να επιβαρύνουν την πρόγνωση των δοντιών του περιοπροσθετικού ασθενή. Επιστημονικά τεκμηριωμένη είναι μόνο η επιδείνωση της περιοδοντικής νόσου λόγω σακχαρώδη διαβήτη (τύπου Ι και ΙΙ), διαταραχών των πολυμορφοπύρηνων (PMN) και οστεοπόρωσης.
Για τον διαβήτη υπάρχουν case- report studies, case control studies και cross- sectioned studies και για τους δύο τύπους. Επιπλέον για τον σακχαρώδη διαβήτη τύπου ΙΙ υπάρχουν longitudinal studies και intervention studies που αποδεικνύουν την ισχυρή συσχέτιση της νόσου με την περιοδοντίτιδα (Mowat ΑG. & Bann J. 1971, Μc Mullen J. και συν. 1981, Genco RJ. 1996 ). Για την οστεοπόρωση υπάρχουν αναφορές περιστατικών (case- report studies), case control studies και έρευνες διατομής (cross- sectioned studies), ενώ για τις διαταραχές των PMN υπάρχουν case- report studies, case control studies και longitudinal studies (case series). (Lavine WS και συν. 1978, Attstrom R. 1970, 1971, Jeffcoat 1998, Genco RJ. 1996).
Αναλυτικότερα, ο κίνδυνος ανάπτυξης περιοδοντίτιδας είναι 2,8 με 3,4 φορές υψηλότερος στα διαβητικά άτομα σε σύγκριση με τα μη διαβητικά. Υπάρχουν ενδείξεις που υποδηλώνουν ότι η επιδείνωση της μεταβολικής ρύθμισης του σακχαρώδη διαβήτη επιδεινώνει τη βαρύτητα της περιοδοντίτιδας, παρεμβαίνει αρνητικά στη θεραπευτική αντιμετώπιση και επούλωση των περιοδοντικών βλαβών και τροποποιεί την αντίδραση του ξενιστή στη βακτηριακή λοίμωξη.
Στα άτομα με σακχαρώδη διαβήτη παρατηρούνται διαταραχές στη λειτουργία των πολυμορφοπύρηνων (Manauchehr-Pour M, και συν. 1981) – ιδιαίτερα στη χημειοταξία, προσκόλληση και φαγοκυττάρωση- , υπερβολική φλεγμονώδης αντίδρασης στα προϊόντα των Gram(-) μικροβίων που εκδηλώνεται με απελευθέρωση μεγάλης συγκέντρωσης μεσολαβητών της φλεγμονής (ΙL-1β, TNF-α), μεταβολές συνδετικού ιστού που οδηγούν σε ελαττωμένη σύνθεση κολλαγόνου και αυξημένη κολλαγονολυτική δραστηριότητα, καθώς και στην αυξημένη αγγειακή διαπερατότητα. (Katz 2001)
Οστεοπόρωση: Υπάρχουν ευρήματα που υποδηλώνουν συσχέτιση ανάμεσα στην οστεοπόρωση, την περιοδοντίτιδα και την απώλεια δοντιών. (Jeffcoat M.K.1998)
Σύνδρομο Down (τρισωμία 21): Αποτελεί χρωμοσωματική διαταραχή κατά την οποία παρατηρούνται εκτός των άλλων αύξηση της συχνότητας και βαρύτητας των περιοδοντικών λοιμώξεων, στοματική αναπνοή, δυσλειτουργία αμυντικού συστήματος και φτωχή στοματική υγιεινή. Σύμφωνα με την εργασία των Cichon και συν. (1998), τα άτομα με σύνδρομο Down έχουν αυξημένο επιπολασμό περιοδοντικής νόσου σε σχέση με φυσιολογικά άτομα ίδιας ηλικίας και με άλλους διανοητικά ανάπηρους ασθενείς, πιθανών λόγω της φτωχής στοματικής υγιεινής, της διαταραγμένης κυτταρικής και χυμικής ανοσίας και του φαγοκυτταρικού συστήματός τους. Σε αυτή την εργασία γίνεται εμφανής η συσχέτιση του συνδρόμου με την εφηβική περιοδοντίτιδα.
Σύμφωνα με τις διαβαθμίσεις των McGuire και Nunn (1996), συστηματικά νοσήματα όπως ο σακχαρώδης διαβήτης, οι ουδετεροπενίες ή σύνδρομα με μειωμένους αμυντικούς μηχανισμούς επιβαρύνουν την συνολική πρόγνωση και τοποθετούν τον ασθενή στην κατηγορία του υψηλού κινδύνου εξέλιξης. Εφόσον ο περιοπροσθετικός ασθενής εξ ορισμού έχει μεγάλη απώλεια πρόσφυσης, υπερκινητικότητα δοντιών και ύπαρξη προσθετικών αποκαταστάσεων,- και πιθανότατα εμφανίζει προσβολές συμβολής ριζών ΙΙ και ΙΙΙ βαθμού και απώλεια κάποιων δοντιών,- ο επιβαρυντικός παράγοντας των προβλημάτων υγείας μπορεί να μετατρέψει την ήδη φτωχή πρόγνωση των δοντιών σε κακή. Ανάλογα, και με βάση τα 6 κριτήρια των Lang και Tonetti 2003 (εξάγωνο πρόγνωσης) οι περιοπροσθετικοί ασθενείς με γενικά νοσήματα ανήκουν τουλάχιστον στην κατηγορία μέτριας πρόγνωσης.
2. Πολλές παθήσεις και σύνδρομα εκδηλώνονται με περιοδοντικές βλάβες, οστική απώλεια, κινητικότητα και απώλεια δοντιών που κάνει απαραίτητη την προσθετική αποκατάστασή τους (π.χ. σακχαρώδης διαβήτης, σύνδρομο Papillon- Lefevre, αναιμίες).
Διαβήτης: Η περιοδοντίτιδα αποτελεί την 6ⁿ κατά σειρά επιπλοκή του σακχαρώδη διαβήτη. (1. Αμφιβληστροπάθεια, 2. Νεφροπάθεια, 3. Νευροπάθεια, 4. Αγγειοπάθεια, 5. Διαταραχές της επούλωσης, 6. Περιοδοντίτιδα). (Katz 2001)
Tα άτομα με σακχαρώδη διαβήτη αναπτύσσουν περιοδοντικά αποστήματα, οξείες και επιθετικές μορφές φλεγμονών περιοδοντικών νόσων και παρουσιάζουν περισσότερους θυλάκους ≥6 mm και πιο έντονη οστική απώλεια. Η ηλικία εμφάνισης της νόσου αποτελεί σημαντικό παράγοντα κινδύνου για μελλοντική περιοδοντική καταστροφή.(Thorstensson & Hugoson 1993)
Υπερθυρεοειδισμός: Οδηγεί σε οστεοπόρωση, πιο προοδευτική περιοδοντική νόσο, πρόωρη απώλεια των νεογιλών δοντιών και πρόωρη ανατολή των μονίμων δοντιών.
Αιματολογικές ΔΤΧ: Σε άτομα με ουδετεροπενίες, οι δυσλειτουργίες των PMN (<2.000) υποβαθμίζουν την άμυνα του ξενιστή. Οι ποιοτικές oυδετεροπενίες οδηγούν σε εντοπισμένες περιοδοντίτιδες, ενώ οι ποσοτικές σε γενικευμένες. Ασθενείς με διαταραχές των ουδετερόφιλων μπορεί να παρουσιάσουν ασυνήθιστα σοβαρή περιοδοντίτιδα (Varpuleena Kirstila και συν. 1993, Reichart & Dornow 1978) με αυξανόμενη οστική απώλεια, που μπορεί να προσβάλει τη νεογιλή και μόνιμη οδοντοφυΐα (Baehni, και συν. 1983). Σε άτομα με οικογενή ουδετεροπενία η περιοδοντική θεραπεία (συντηρητική, χειρουργική, αντιμικροβιακή) μπορεί να είναι επιτυχής, και αυτά τα άτομα δεν είναι απαραίτητα υποψήφιοι για full mouth εξαγωγές. Στην κατηγορία των κληρονομικών απλαστικών αναιμιών διακρίνονται η αναιμία Fanconi που σχετίζεται με επιθετική περιοδοντίτιδα και απώλεια δοντιών και η συγγενής δυσκεράτωση (Nowzari και συν. 2001). Οι λευχαιμίες και οι ιστιοκυττώσεις σχετίζονται με απώλεια PAL και οστική καταστροφή που καταλήγουν σε εξαγωγή δοντιών. Οι ακοκκιοκυτταραιμίες σχετίζονται με επιθετική περιοδοντίτιδα.
Νόσοι και σύνδρομα συνδετικού ιστού: Η σκληροδερμία παρουσιάζεται με υπερπαραγωγή συνδετικού ιστού, υποσιαλία, περιορισμένο άνοιγμα στόματος, σύνδρομο Crest, αυξημένο επιπολασμό περιοδοντίτιδας, και διευρυμένο χώρο περιρριζίου των οπισθίων (αύξηση εναπόθεσης κολλαγόνου). Σε άτομα με ρευματοειδή αρθρίτιδα παρατηρείται επιπέδωση της ΚΓΔ και απώλεια οστού στην κεφαλή του κονδύλου. Μειώνεται η κάθετη διάσταση της διάρθρωσης, ενώ αυξάνονται οι μασητικές δυνάμεις στα οπίσθια δόντια και η κατακόρυφη επικάλυψη των τομέων. Καταλήγει σε έμμεση οστική απώλεια στα πρόσθια λόγω δυσλειτουργικών μασητικών δυνάμεων (Gonzales & Coleman 1999). Το συνδρ. Ehlers-Danlos VIII σχετίζεται με επιθετική περιοδοντίτιδα και απώλεια δοντιών σε μικρή ηλικία. Το συνδ. Hadju-Cheney παρουσιάζεται με απλασία γναθιαίων κόλπων, χαμηλή υπερπλαστική υπερώα (και ψευδοσχιστία), υποπλασία προσπεφυκότων και προβλήματα σύγκλεισης, μειωμένη αναπλαστική ικανότητα, απώλεια φατνιακού οστού, περιοδοντικούς θυλάκους και αυξημένη κινητικότητα δοντιών. Τέλος, το συνδ. Marfan σχετίζεται με γενικευμένη επιθετική περιοδοντίτιδα με εκτεταμένες απώλειες οστικής στήριξης και αυξημένη κινητικότητα στα περισσότερα δόντια (Straud και συν. 2002) και παρουσιάζει μειωμένη αντίσταση του περιοδοντίου στην εξάπλωση της λοίμωξης.
Νόσοι μεταβολισμού: Στα άτομα με υποφωσφατασία (συνδ. Rathbun) παρατηρούνται υποπλασία ή απλασία οστεϊνης και πρόωρη απώλεια δοντιών, περιοδοντική νόσο νεογιλών και επιθετική περιοδοντίτιδα (Watandbe και συν 1993) ή τίποτα (Lepe και συν. 1997), ενώ στις γλυκογονιάσεις επιθετική περιοδοντίτιδα.
Νόσοι και σύνδρομα με εκδηλώσεις δερματικής υπερκεράτωσης:
Σ. Papillon – Lefevre (PL) είναι ένα σχετικά σπάνιο σύνδρομο με ιδιαίτερο ενδιαφέρον για τον οδοντίατρο (1 με 4/1 εκατομμύριο).
Τα βασικά κλινικά χαρακτηριστικά του συνδρόμου είναι:
- Η υπερκεράτωση του δέρματος, που εντοπίζεται κατά κύριο λόγο στις παλάμες και τα πέλματα του ασθενή και
- Η γενικευμένη ταχέως εξελισσόμενη περιοδοντίτιδα, εξαιτίας της οποίας παρατηρείται πρόωρη απόπτωση των νεογιλών και μόνιμων δοντιών, που οδηγεί σε νωδότητα σε νεαρή ηλικία (Hattab και συν 1995, Βimstein και συν. 1990, Gorlin RJ, και συν. 1964). Κύριος αιτιολογικός παράγοντας είναι η μετάλλαξη του γονιδίου της καθεψίνης-c (χρωμόσωμα 11q14-q21, Hart et al 1998) που ρυθμίζει τα επιθηλιακά και ανοσοποιητικά κύτταρα, όπως επίσης και η ιδιαίτερα επιθετική χλωρίδα του θυλάκου (Gram- αναερόβια). Παρατηρείται ανικανότητα των ουδετερόφιλων να ελέγχουν την ανάπτυξη μικροβιακής πλάκας με αναερόβιες μικροβιοκτόνες διαδικασίες. Η περιοδοντική θεραπεία είναι χωρίς αποτέλεσμα. Παρόλα αυτά, οι Τinanoff και συν. (1986) παρατήρησαν ότι εξαγωγή των νεογιλών και των ήδη ανατελθέντων δοντιών οδηγούν σε διατήρηση των ανατελλόντων μονίμων δοντιών.
Επιπλέον, οι Schacher B. και συν. (2006) ανακοίνωσαν ένα περιστατικό όπου με γενική αναισθησία έγινε full-mouth αποτρύγωση και εξαγωγή όλων των κακής πρόγνωσης δοντιών, ενώ παράλληλα δόθηκε αντιβίωση (Amoxicillin+ Μετρονιδαζόλη) για την καταπολέμηση του Α.Α.. Κατέληξαν στο ότι η εξαγωγή όλων των περιοδοντικά εμπλεκόμενων δοντιών οδηγεί σε μια φάση νωδότητας που φαίνεται να αποτελεί αξιόλογη στρατηγική εξόντωσης του Α.Α.. Πρέπει όμως να δοθεί προσοχή ώστε να μη κλείσουν οι χώροι και χρειαστεί αργότερα ορθοδοντική θεραπεία. Για αυτό προτείνεται η τοποθέτηση συσκευών διατήρησης χώρου.
Σύνδρομα όπως τα Harm-Munk (Μeyle & Gonzales 2001), Kihler-Weary και Rothmund-Thanson σχετίζονται με ανάπτυξη επιθετικής περιοδοντίτιδας.
Οι Molloy και συν. (2004) σε μία ανασκόπηση αρχείων (Case-controlled, retrospective chart review) 2006 ατόμων από 13.000 ασθενείς (50-90ετών) βρήκαν ότι μετά την προσαρμογή για την ηλικία, το φύλο, το διαβήτη ή το κάπνισμα, οι αγγειακές νόσοι, το χειρουργείο καρδιάς κ αγγείων, η ανακοπή καρδιάς, τα προβλήματα θυρεοειδή, η αρθρίτιδα και τα έλκη στομάχου σχετίζονται με οστική απώλεια ή τον αριθμό των χαμένων δοντιών. Με την απώλεια οστού έχουν σημαντική σχέση το ιστορικό αγγειακής νόσου, η ανακοπή καρδιάς, τα προβλήματα θυρεοειδή, οι αλλεργίες, η αρθρίτιδα και το έλκος στομάχου. Με τον μειωμένο αριθμό δοντιών έχει ισχυρή συσχέτιση το ιστορικό αγγειακής νόσου, το χειρουργείο καρδιάς και αγγείων, η υψηλή πίεση, η ανακοπή καρδιάς, η στηθάγχη, ο διαβήτης, ο υψηλός πυρετός, η αρθρίτιδα, η αντικατάσταση αρθρώσεων και τα έλκη στομάχου. Τα προβλήματα θυρεοειδή και η αρθρίτιδα έχουν αρνητική σχέση με την απώλεια οστού.
3. Τα άτομα με γενικά νοσήματα απαιτούν ιδιαίτερης προσοχής και μεταχείρισης κατά την αναισθησία, την παρασκευή των δοντιών, την περιοδοντική θεραπεία- συντηρητική και χειρουργική- και τη διάρκεια της κάθε συνεδρίας. Επιπλέον, έχουν κάποιες ιδιαιτερότητες που μπορεί να μεταβάλλουν το σχέδιο θεραπείας (π.χ. λευχαιμία και θεραπεία πριν την ακτινοβόληση του ασθενούς).
Λευχαιμία: Οι Peterson και Overhol (1979) αναφέρουν 3 περιπτώσεις λευχαιμικών, στις οποίες κατά τη φάση της χημειοθεραπείας κατά την οποία το οστό μεταβάλλεται και τα περιφερικά λευκοκύτταρα πλησιάζουν την τιμή των 500 κυττάρων/ mm ή λιγότερα, ο μηχανισμός άμυνας του ασθενή δεν ενεργοποιείται αποτελεσματικά σε τοπικές οδοντικές φλεγμονές. Και οι 3 περιπτώσεις είχαν κάποια μορφή περιοδοντίτιδας που αρχικά ήταν συμπτωματική και κατά τη θεραπεία έγινε οξεία συμπτωματική. Οι συγγραφείς προτείνουν όλοι οι λευχαιμικοί ασθενείς να έχουν οδοντιατρική συμβουλή και – όπου είναι δυνατό- οδοντιατρική θεραπεία πριν την αρχή της χημειοθεραπείας.
Αιμορροφιλικοί: Ο Masterton ( 1965) αναφέρει ότι οι αιμοφιλικοί δεν έχουν ιδιαίτερα καλή στοματική υγιεινή, τρέφονται συνήθως με μαλακές τροφές και παρουσιάζουν αυξημένο επιπολασμό τερηδόνας. Σε αυτά τα άτομα πρέπει να δοθεί προσοχή στη τοποθέτηση της σιελαντλίας και ο ασθενής να μετακινεί τη σιελαντλία έτσι ώστε το ακροφύσιο να μη μπλοκάρει από μαλακούς ιστούς.
Η αναισθησία είναι ασφαλής όπου ο ιστός είναι σταθερός και ακίνητος. Αν υπάρχει τρώση αγγείου τότε ο ασθενής να παρακολουθείται για περίπτωση επιπλοκών. Στην έλλειψη αίσθησης που διαρκεί ≥ 1 ώρα το παιδί – ασθενής μπορεί να δαγκώσει τα χείλη, τη γλώσσα ή τις παρειές. (Evans & Aledort 1978). Βιβλιογραφικά έχουν αναφερθεί δύο θάνατοι από στελεχιαία αναισθησία σε αιμορροφιλικούς (Masterton 1965). Οι ασθενείς αυτοί δεν πρέπει να παίρνουν αναλγητικά που περιέχουν ασπιρίνη, ενώ μπορεί να χρειάζονται πιο ισχυρά αναλγητικά από ότι οι άλλοι ασθενείς (Evans & Aledort 1978). Ο οδοντίατρος οφείλει να είναι σε ετοιμότητα για την αντιμετώπιση επειγουσών οδοντιατρικών προβλημάτων (με άσκηση πίεσης, αντιμετώπιση στοματικών ελκών και ράμματα).
Γενικά, δεν υπάρχει αντένδειξη για την οδοντιατρική θεραπεία των αιμοφιλικών. Είναι αναγκαία η προληπτική οδοντιατρική στους νέους αιμοφιλικούς. Στους ηλικιωμένους ίσως χρειάζεται εκτεταμένη θεραπεία για αποκατάσταση του παρατημένου στόματός τους. Ακόμα και στη χειρουργική αντιμετώπισή τους δεν υπάρχει πρόβλημα, όταν γίνεται υπό τη συνεργασία οδοντιατρικής και ιατρικής ομάδας.
Κατά τις διαδικασίες προσθετικής θεωρείται απαραίτητος ο ελαστικός απομονωτήρας και το πλαίσιο για απομόνωση του πεδίου επέμβασης και απομάκρυνση των παρειών, των χειλιών και της γλώσσας, ενώ η παρασκευή των δοντιών δεν τροποποιείται (ίδιες οι βασικές αρχές) ( Lewis B. 1973).
Η παρασκευή των δοντιών για στεφάνη ή γέφυρα δεν είναι πρόβλημα αν προσεχθεί η προπαρασκευή των ούλων (με προσεκτική απώθηση των ούλων με νήμα). Προσοχή πρέπει να δοθεί στην λήψη αποτυπωμάτων, όπου τοποθετείται περιφερικά στις άκρες του δισκαρίου κερί για να αποφευχθεί πιθανή ενδοστοματική έλκωση κατά την τοποθέτηση του δισκαρίου. Δεν υπάρχει κανένα πρόβλημα κατά τη λήψη με αποτυπωμάτων για Ο.Ο ή Μ.Ο.. Κανένα τραύμα να μη γίνεται κατά την προσκόλληση και τη τελείωση της στεφάνης (Evans& Aledort 1978). Όλες οι προσθετικές αποκαταστάσεις να είναι καλά γυαλισμένες με προσοχή, αποφεύγοντας την αποτριβή των μαλακών ιστών. Σωστές ανατομικές λεπτομέρειες, αυχενικά όρια καλά καθορισμένα και σημεία επαφής ικανοποιητικά βοηθούν στην προστασία των μαλακών ιστών.(Masterton 1965) Προπροσθετικά να γίνονται όλα τα απαραίτητα χειρουργεία ώστε να αποκαθίσταται υγεία.
Δεν υπάρχει πρόβλημα κατά τη μέτρηση των θυλάκων και την υπερουλική αποτρύγωση, ενώ προσεκτικοί χειρισμοί με λεπτά κοχλιάρια χρησιμοποιούνται για καλύτερη ατραυματική υποουλική αποτρύγωση και μείωση του ρίσκου αιμορραγίας. Πρέπει οι θεραπείες να είναι μικρές και συχνές, και να συζητείται η τροποποίηση της αντιινωδολυτικής θεραπείας. Ο οιδηματώδης ουλικός ιστός προοδευτικά θα συρρικνωθεί και έτσι η βαθιά τρυγία θα γίνει πιο ορατή.
Είναι ιδιαίτερα αναγκαία η αποστείρωση του εξοπλισμού μετά τη χρήση του σε αιμοφιλικούς ασθενείς, επειδή υπάρχει αυξημένη πιθανότητα να είναι φορείς ηπατίτιδας λόγω συχνών μεταγγίσεων.
Μερικές φορές είναι εύκολη η αντιμετώπιση σε νοσοκομείο με τη συνδρομή αιματολόγου.
Επιληψία: Σε εργασία των Karolyhazy και συν. (2003) 101 επιληπτικοί διαχωρίστηκαν σε 4 γκρουπ ανάλογα με τον τύπο των επεισοδίων, την συχνότητά τους και την νοηματική κατάστασή τους, ενώ χρησιμοποιήθηκε και ένα control group (μη επιληπτικοί) ίδιας ηλικίας. Σχεδόν σε όλες τις πτυχές της οδοντιατρικής υγείας, οι ασθενείς με επιληψία έδειξαν χειρότερη κατάσταση σε σχέση με το control group. Πιο σοβαρά ευρήματα αφορούσαν τους ασθενείς με φτωχό έλεγχο της επιληψίας, ιδιαίτερα αυτούς με συχνά tonic-clonic επεισόδια κατά τα οποία είναι συχνοί οι μικροτραυματισμοί στην στοματική κοιλότητα, όπως το δάγκωμα της γλώσσας και άλλων περιοχών του βλεννογόνου, και ο τραυματισμός των δοντιών. (Buck D. Και συν. 1997)
Αυτά τα ευρήματα μπορεί να οφείλονται στα επεισόδια αυτά καθαυτά, στην κοινωνική οικονομική κατάστασή τους, και στην αρνητική συμπεριφορά των οδοντιάτρων. Οι επιληπτικοί δεν βρίσκουν εύκολα δουλειά, οπότε δεν έχουν την οικονομική άνεση για συχνές επισκέψεις σε οδοντίατρο και κατάλληλη οδοντιατρική περίθαλψη. Σε συνδυασμό με την ανεπαρκή στοματική υγιεινή που παρατηρείται σε αυτά τα άτομα δικαιολογείται ο αυξημένος επιπολασμός τερηδόνας και περιοδοντίτιδας.
Πολλοί οδοντίατροι λόγω ανεπαρκούς γνώσεων για την ασθένεια και τον φόβο επεισοδίου κατά την θεραπεία προτιμούν σύντομες και απλές διαδικασίες, όπως εξαγωγή, και οδηγούν σε πρόωρη κατάσταση νωδότητας που επιβαρύνει τη διαβίωση του ασθενούς. Είναι δυνατό αλλά μάλλον απίθανο να συμβεί επεισόδιο στην οδοντιατρική καρέκλα. Ο αριθμός των χαμένων δοντιών -λόγω τερηδόνας, τραυματισμού ή περιοδοντικής θεραπείας-, ο βαθμός αποτριβής και οι δείκτες είναι χειρότεροι σε επιληπτικούς. Επιπλέον, έχουν ελλιπή αποκαταστατική και προσθετική θεραπεία. Δεν πρέπει να διαφεύγει της προσοχής του οδοντιάτρου ότι τα φάρμακα που χορηγούνται για την επιληψία προκαλούν υπερπλασίες των ούλων (διφαινυλιδαντοϊνη), ξηροστομία και στοματίτιδα (CBZ) (Dummett 1954) που δυσκολεύουν ακόμη παραπάνω την στοματική υγιεινή του ασθενούς.
Στην εργασία των Karolyhazy και συν. (2003) τα άτομα με ≤1 φορά το χρόνο επεισόδιο, χωρίς εμπλοκή του στοματικού συστήματος δεν έχουν ιδιαίτερες ανάγκες. Στο Group 2 [άτομα με συχνά λίγα επεισόδια με εμπλοκή της μασητικής συσκευής και κλονικές κινήσεις του προσώπου ή στοματικού αυτοματισμού (τρίξιμο δοντιών) και γενικευμένα επεισόδια tonic-clonic ≤1 ανά έτος ] παρατηρείται ελαφρώς αυξημένη αποτριβή στα δόντια, οπότε είναι προτιμότερα τα υλικά που αντιστέκονται στην αποτριβή και στα τραύματα καλύτερα, όπως εμφράξεις αμαλγάματος. Αντικαταστάσεις κοπτικών άκρων και χρήση κεραμικών ενθέτων να αποφεύγονται. Στο group III παρατηρούνται αποτριβή και αυξημένη πιθανότητα για τραυματισμό. Σπάσιμο δοντιών και προσθετικών και η μετακίνηση και εισρόφησή τους αποτελούν υπαρκτό κίνδυνο. Για αυτό χρειάζεται ειδική σχεδίαση της προσθετικής. Προτιμότερη είναι η ακίνητη προσθετική (με περισσότερη συγκράτηση) για να αποφευχθεί η εκτόπιση κατά τα επεισόδια. Αν δεν μπορεί να αποφευχθεί η μερική κινητή οδοντοστοιχία, πρέπει να αγκυρώνεται με συνδέσμους ακριβείας παρά με κλιπς. Αν Ο.Ο. είναι αναγκαία, τότε να αποφεύγονται οι ακρυλικές πλάκες γιατί σπάνε εύκολα και να προτιμώνται οι μεταλλικές. Στα άτομα της τέταρτης ομάδας (τα οποία έχουν και πνευματικά προβλήματα) είναι αναγκαία η γενική αναισθησία για τη διεκπεραίωση των οδοντιατρικών παρεμβάσεων και παραμερίζεται το αισθητικό μέρος για απλές και γρήγορες διαδικασίες.
Διαβήτης: Στα άτομα με ινσουλοεξαρτώμενο διαβήτη συνήθως όλες οι οδοντιατρικές επεμβάσεις μπορούν να πραγματοποιηθούν. Είναι προτιμότερο οι συνεδρίες να γίνονται το πρωί και ο ασθενής να έχει λάβει κανονική δόση ινσουλίνης και φαγητού. Ο ασθενής πρέπει να προτρέπεται να ενημερώνει τον οδοντίατρο αν τα συμπτώματα της δράσης της ινσουλίνης προκύψουν κατά την οδοντιατρική επίσκεψη. Επιθυμητή είναι η προμήθεια κάποιας πηγής γλυκόζης (χυμός πορτοκαλιού ή αναψυκτικό) για την περίπτωση που προκύψει υπογλυκαιμία ή σοκ ινσουλίνης.
“Blood Thinning”: Καρδιαγγειακά προβλήματα (μετά από έμφραγμα μυοκαρδίου, στηθάγχη) ή άλλες καταστάσεις (μετεγχειρητικές καταστάσεις, ασθενείς που υποβάλλονται δε διάλυση για προφύλαξη θρόμβωσης) συνήθως παίρνουν αντιθρομβωτικά. (Βραχυπρόθεσμη θεραπεία: Ηπαρίνη, Μακροπρόθεσμη προφύλαξη: παράγωγα ασπιρίνης, Μακροπρόθεσμη θεραπεία: κουμαρίνης παράγωγα (warfarin)). Για να αποτραπεί η αιμορραγία που μπορεί να απειλεί τη ζωή του ασθενούς (κουμαρίνη) του ασθενούς το πραγματικό ‘’ Quick time’’ πρέπει να καθοριστεί.
Ο χρόνος προθρομβίνης πάνω από ≥30% συνήθως δεν επηρεάζει τις οδοντιατρικές ή χειρουργικές (στόματος) διαδικασίες, αλλά τιμές μεταξύ 15-25% απαιτούν συμβουλή από τον θεράπων ιατρό.
Η επίδραση των αντιθρομβωτικών ενισχύεται από μη στεροειδή αντιφλεγμονώδη, όπως σαλικυλικά, μεφεναμινικά οξέα, τετρακυκλίνη, μετρονιδαζόλη και σουλφοναμίδες (Scully & Wolff 2002). Οι δράσεις τους μπορούν να μειωθούν από τα βαρβιτουρικά, τα γλυκοκορτικοειδή, αλκοόλ και τρόφιμα υψηλής περιεκτικότητας σε βιταμίνη Κ. Το αντίδοτο της κουμαρίνης είναι η βιταμίνη Κ. Δεν υπάρχει αντίδοτο για την ταχέως μεταβολιζόμενη ηπαρίνη.
Αν υπάρχει ανάγκη ο ασθενής μπορεί να σταματήσει τη λήψη του φαρμάκου για ένα μικρό διάστημα.
Ο οδοντίατρος οφείλει να χορηγεί αντιβίωση (μιας εφόδου) σε ομάδες υψηλού κινδύνου όπως αυτές καθορίζονται από τον WHO για προφύλαξη από ενδοκαρδίτιδα για αναισθησία – ενδοσυνδεσμική ένεση, χειρουργείο-εξαγωγή, περιοδοντική θεραπεία (ακόμη και μέτρηση θυλάκων), εμφυτεύματα και ενδοδοντία (χημικομηχανική). Δεν χορηγείται αντιβίωση – εφόσον δεν υπάρχει αιμορραγία- για τοπική αναισθησία, προσθετική (με ή χωρίς νήμα απώθηση ούλων), αφαίρεση ραμμάτων, λήψη αποτυπώματος, φθορίωση και λήψη ακτινογραφιών.
Δεν χορηγείται αναισθησία (ή και αναβάλλεται η συνεδρία) σε (Ιακωβίδης και Τσίρλης. 2000):
- Ασθενείς με μη ελεγχόμενη οξεία υπέρταση > 200 mmHg συστολική και 115mmHg διαστολική
- με οξύ καρδιαγγειακό νόσημα (πρόσφατο έμφραγμα ή εγκεφαλικό επεισόδιο)
- με συχνά στηθαγχικά επεισόδια σχεδόν σε καθημερινή βάση
- με έντονη καρδιακή αρρυθμία (παρά τη φαρμακευτική αγωγή)
- Υπερθυρεοειδισμός
Προσοχή πρέπει να δοθεί στις αλληλεπιδράσεις αναισθητικών με φαρμακευτικές ουσίες, όπως αντικαταθλιπτικά, ουσίες που αποκλείουν τους β- υποδοχείς, αντιϋπερτασικά, ορμόνες θυρεοειδούς.
4) Η περιοδοντική και προσθετική θεραπεία βελτιώνουν την κατάσταση σε κάποιους ασθενείς με γενικά νοσήματα (π.χ. ομαλός λειχήνας, σκληροδερμία).
Ο Erpenstain (1985) παρουσίασε μια περίπτωση ομαλού λειχήνα (διαβρωτικού τύπου) και κατέληξε στο συμπέρασμα ότι ο ομαλός λειχήνας μπορεί να βελτιωθεί με περιοδοντική θεραπεία και έλεγχο της πλάκας. Από τη στιγμή που καθιερωθεί η σωστή στοματική υγιεινή, ακόμα και δόντια με ιδιαίτερα μειωμένη στήριξη μπορούν να χρησιμοποιηθούν ως στηρίγματα. Επιπλέον προτείνει να τοποθετούνται ακίνητες γέφυρες με πρόβολα στην περίπτωση έλλειψης όλων των οπισθίων χωρίς να θεωρεί απαραίτητη την αποκατάσταση σε πλήρες τόξο (βραχύ οδοντικό τόξο). Υποστηρίζει ότι πρέπει να αποφεύγεται η τοποθέτηση κινητών οδοντοστοιχιών για να μην προκαλούνται περαιτέρω βλάβες του ομαλού λειχήνα (ερεθιστικής επίδραση κινητών οδοντοστοιχιών).
Σκληροδερμία: Είναι νόσος που μπορεί να προσβάλλει όλα τα όργανα και μπορεί να είναι γενικευμένης ή τοπικής μορφής. Σε πολλούς ασθενείς η γλώσσα είναι δύσκαμπτη, με αποτέλεσμα να εμφανίζεται δυσκολία στο φαγητό, τη ομιλία και τη μάσηση και περιστασιακά αγκύλωση της ΚΓΔ. Επιπλέον, υπάρχει αυξημένη κινητικότητα των δοντιών λόγω απορρόφησης της φατνιακής απόφυσης.
Σε εργασία του Rosenthal παρουσιάζεται μια περίπτωση μιας γυναίκας 44 ετών, που το 1939 αναφέρει ξαφνική αδυναμία να ανοιγοκλείνει το στόμα της Υποφέρει από μείωση του ανοίγματος της στοματικής κοιλότητας. Έγινε εξαγωγή των δοντιών λόγω ατροφίας των υποστηρητικών ιστών, και για να αποφευχθεί η κατάποσή τους. Χειρουργείο των γωνιών του στόματος αντενδείκνυται. Η προσθετική αποκατάσταση της (κάτω ακρυλική Ο.Ο.) αποκατέστησε την σύγκλειση και βοήθησε στην αύξηση της διάνοιξης του στόματος και του βάρους της ασθενούς.
Διαβήτης: Η περιοδοντίτιδα ως χρόνια φλεγμονή φαίνεται ότι είναι δυνατόν να επηρεάσει τη συνολική κατάσταση και εξέλιξη του ασθενή με σακχαρώδη διαβήτη επιτείνοντας την υπεργλυκαιμία. Το αποτέλεσμα αυτό είναι έντονο σε ασθενείς με κακό έλεγχο του διαβήτη. Οι ισχυρότερες αποδείξεις αυτής της υπόθεσης προέρχονται από μελέτες που δείχνουν βελτίωση του γλυκαιμικού ελέγχου σε ασθενείς που δέχθηκαν περιοδοντική θεραπεία. Η αμφίδρομη αυτή σχέση κάνει επιτακτική την ανάγκη ιδιαίτερης φροντίδας των ασθενών με σακχαρώδη διαβήτη, ώστε να επιτυγχάνουν υψηλά επίπεδα περιοδοντικής υγείας. (Σακελλάρη και Κωνσταντινίδης 2003, Grossi S.G. & Genco 1998, Grossi S.G. και συν. 1997)
Ουδετεροπενία: Σε εργασία των Rylander και Ericsson (1981) γίνεται αναφορά περιστατικού ενός νέου άνδρα με κυκλική ουδετεροπενία με προχωρημένη περιοδοντίτιδα. Με περιοδοντική και προσθετική θεραπεία επιτράπηκε η άρτια μασητική λειτουργία του νεαρού. Οι συγγραφείς καταλήγουν στο ότι θεραπεία σχεδιασμένη για την εξάλειψη της φλεγμονής είναι αποτελεσματική και σε άτομα με διαταραγμένη άμυνα του οργανισμού κατά των βακτηριακών λοιμώξεων, αλλά είναι ιδιαίτερα μεγάλη ανάγκη για συνεργασία ασθενούς και για αποτελεσματικότητα του προγράμματος συντήρησης.
Συμπεράσματα: Η ύπαρξη κάποιων γενικών νοσημάτων επιβαρύνει την πρόγνωση των δοντιών και αλλάζει το σχέδιο θεραπείας και την αντιμετώπιση του περιοπροσθετικού ασθενή από τον οδοντίατρο. Επιπλέον, υπάρχουν ενδείξεις ότι η περιοδοντική και προσθετική θεραπεία βελτιώνουν την γενική κατάσταση σε κάποιους περιοπροσθετικούς ασθενείς με γενικά νοσήματα.
Από τα όσα ήδη αναφέρθηκαν σε αυτή τη βιβλιογραφική ανασκόπηση, συμπεραίνει ότι χρειάζεται επιπρόσθετες μεγάλες και μακροπρόθεσμες -διαχρονικές και συγχρονικές- μελέτες για να αποδειχθεί μια πιθανή σχέση ανάμεσα στα γενικά νοσήματα και την πρόγνωση των δοντιών ή την αντιμετώπιση του περιοπροσθετικού ασθενή.



